En esta sección encontrarás respuestas claras y profesionales a las preguntas más frecuentes sobre salud sexual, prevención de infecciones de transmisión sexual (ITS), diagnóstico de patologías genitales y anogenitales, y atención médica especializada. El objetivo es brindarte información confiable que te ayude a comprender mejor tu salud, despejar dudas comunes y tomar decisiones informadas con respaldo médico. La consulta temprana, el control adecuado y el asesoramiento profesional son fundamentales para el cuidado integral de la salud sexual en todas las etapas de la vida.
Las infecciones de transmisión sexual son enfermedades que se transmiten con mayor frecuencia durante las relaciones sexuales con personas que se encuentran infectadas.
También pueden transmitirse por transfusión de sangre, como en el caso de la sífilis o el VIH. En la actualidad, esta vía de contagio es prácticamente inexistente, ya que los bancos de sangre realizan controles estrictos para detectar infecciones como VIH, sífilis, hepatitis, Chagas, entre otras, antes de su utilización.
La información y el control médico son herramientas fundamentales para el cuidado de la salud.
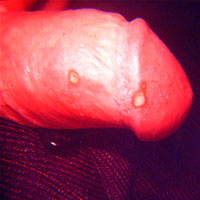
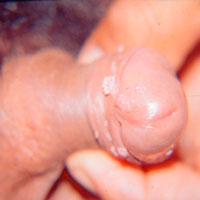
La gonorrea es una infección producida por una bacteria llamada Neisseria gonorrhoeae. Su período de incubación puede variar entre 3 y 10 días, dependiendo de factores propios de la bacteria y de la persona infectada.
En la región del pene, los primeros síntomas suelen manifestarse como un ardor leve, que puede intensificarse y volverse muy molesto, especialmente al orinar. Posteriormente, puede aparecer una secreción blanquecina o amarillenta de manera espontánea. No se aconseja presionar la uretra para observar la secreción.
En otras localizaciones, como la garganta, el ano y la región genital femenina, la infección puede cursar sin síntomas. Esto hace que la persona portadora pueda transmitir la infección sin saberlo.
En todas las infecciones de transmisión sexual es fundamental que reciban tratamiento todos los contactos sexuales, aun cuando no presenten síntomas.
El tratamiento se realiza con antibióticos específicos. Utilizar tratamientos inadecuados puede favorecer la resistencia bacteriana. La desaparición de los síntomas no implica necesariamente la curación, por lo que es necesario realizar estudios de laboratorio para confirmarla.
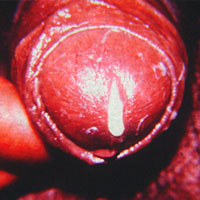
La sífilis es una infección que puede transmitirse durante las relaciones sexuales, durante el embarazo cuando la madre no está controlada y presenta la infección, y también por transfusión de sangre. Como ya se explicó, esta última forma de contagio es poco frecuente en la actualidad.
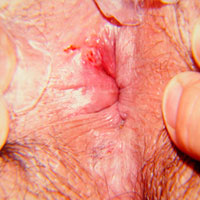
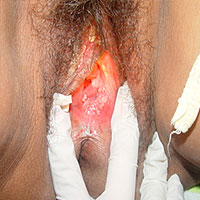
La infección presenta distintos períodos. En el período primario puede aparecer un chancro (una lesión o lastimadura) en los genitales, el ano o la boca, generalmente entre 2 y 6 semanas después de la relación sexual de contagio. Esta lesión suele no causar dolor ni molestias, por lo que puede pasar inadvertida, especialmente cuando se localiza en zonas poco visibles como la región anogenital. En algunos casos, puede confundirse con otras patologías o interpretarse como una simple irritación. Ante la aparición de una lesión, se recomienda no automedicarse ni aplicar antibióticos o tratamientos locales sin indicación médica.
Si no se realiza un tratamiento adecuado, la infección progresa al período secundario. En esta etapa pueden aparecer múltiples lesiones distribuidas en distintas partes del cuerpo, afectando principalmente la piel, las mucosas (boca, vagina y ano) y también las faneras, como el pelo y las uñas. Las manifestaciones pueden ser variadas y simular otras enfermedades, motivo por el cual a la sífilis se la conoce como “la gran simuladora”. Este período es altamente contagioso y suele presentarse entre los 2 y 3 meses posteriores a la infección, aunque en algunos casos el tiempo de latencia puede ser mayor.
Las lesiones pueden desaparecer de manera espontánea aun sin tratamiento, pero esto no significa que la infección esté curada, ya que la enfermedad puede avanzar hacia etapas más tardías.
Existen períodos de la sífilis en los que no se presentan síntomas, y el diagnóstico se realiza mediante análisis de sangre.
La sífilis es una enfermedad curable. El tratamiento es efectivo y los estudios serológicos son fundamentales tanto para el diagnóstico como para el seguimiento. Si bien la serología puede permanecer reactiva durante un tiempo prolongado, es importante realizar controles periódicos para observar la disminución de los títulos en los análisis.
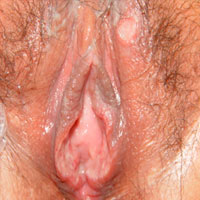
El HPV (Virus del Papiloma Humano) es un virus con afinidad por los epitelios, es decir, se encuentra en la superficie de la piel y de las mucosas. Se trata de un virus que habita superficialmente.
Si bien el HPV ha sido asociado con el cáncer, es importante aclarar que por sí solo no lo produce. Sin embargo, es un agente relevante en el desarrollo del cáncer cuando coexisten otros factores. Algunos tipos de HPV son potencialmente oncogénicos, es decir, tienen la capacidad de favorecer la aparición de cáncer.
En la naturaleza existen más de 200 tipos de HPV. El ser humano puede albergar alrededor de 100 tipos. De estos, aproximadamente 20 afectan la región genital y solo entre 6 y 7 son considerados potencialmente cancerígenos.
El HPV por sí solo no tendría la capacidad suficiente para producir cáncer; para que esto ocurra deben coexistir otros cofactores, como el hábito de fumar, tener múltiples parejas sexuales, embarazos múltiples, el uso prolongado de anticonceptivos, infecciones repetidas en la zona anogenital y, especialmente, la falta de controles médicos.
Es fundamental realizar la búsqueda del virus, detectar la presencia de verrugas o lesiones compatibles y realizar el tratamiento correspondiente, que en la mayoría de los casos es de tipo destructivo, aunque también existen tratamientos inmunomoduladores.
En ausencia de verrugas o lesiones visibles, el seguimiento médico y los controles periódicos siguen siendo necesarios.
Los virus cuando ingresan en nuestro organismo con la inmunidad que tenemos (innata) o la que adquirimos por medio de vacunas, los virus son controlados y muchas veces eliminados.
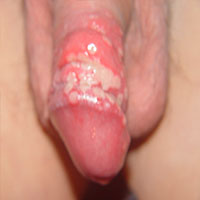
Se puede estar contagiado con el papiloma virus humano (HPV), pero no tener verrugas, acá la inmunidad fue eficiente y solo resta estar atentos por si aparece alguna lesión, en otros casos aparecen verrugas de distintos tamaños, color y número en la región del contagio pene, vagina, ano, cuello uterino, boca, entre los lugares más frecuentes.
Cuando tenemos estas verrugas se debe hacer tratamiento porque de otro manera vamos a contagiar a las personas con quién mantengamos relaciones sexuales y también está la posibilidad de que sumemos otros contagios con nuevas relaciones sexuales y haya mayor número de virus en la zona.
Los tratamientos son muchos todos tienen un resultado satisfactorio si es que se los cumple respetando la frecuencia de cada uno, lleva tiempo y mucha paciencia.
Las lesiones suelen aparecer nuevamente, esto provoca una gran decepción en el paciente, pero, solo hay que repetir el tratamiento las veces que fuera necesario.
Sería importante hacer una rotación de las terapéuticas, ir cambiando los distintos tipos de destrucción de las verrugas.
La localización anal tiene que ser controlada por un especialista dentro del conducto de la ampolla rectal.
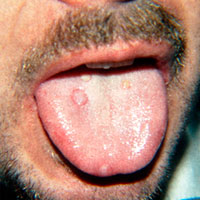
El virus del herpes puede contraerse a través de relaciones sexuales con personas infectadas. Como ocurre con muchas infecciones virales, no siempre aparecen síntomas en el momento del contagio. En algunos casos pueden ser leves o incluso no presentarse manifestaciones clínicas.
Cuando se producen brotes, suelen estar precedidos por síntomas como ardor, dolor, picazón o prurito, de intensidad variable. Posteriormente aparece una zona enrojecida (eritema), seguida de pequeños puntos rojizos que evolucionan a vesículas agrupadas, similares a un ramillete. Estas vesículas luego se opacan, se rompen, forman costras, se secan y finalmente cicatrizan. Este cuadro corresponde al brote herpético clásico, que puede presentarse tanto en la región genital como anal, y es similar a las lesiones que aparecen en la boca.
Ante este tipo de lesiones, es fundamental descartar otras infecciones que pueden presentar síntomas similares, como la sífilis, el chancro blando u otras infecciones de transmisión sexual.
Cuando el herpes está activo en la piel, no se recomienda aplicar cremas o pomadas sin indicación médica. Las cremas antiherpéticas solo son efectivas en las primeras horas desde el inicio de los síntomas. Tampoco deben utilizarse antibióticos, ya que no tienen efecto sobre los virus. Es importante evitar las relaciones sexuales hasta la completa desaparición de las lesiones, tanto para prevenir el contagio a la pareja como para reducir el riesgo de adquirir nuevas infecciones, incluido el VIH. La piel lesionada actúa como una puerta de entrada para distintos agentes infecciosos.
El herpes tiene un comportamiento variable según la inmunidad de cada persona. El tratamiento suele indicarse en casos de brotes frecuentes (más de 7 u 8 episodios por año), en personas inmunocomprometidas (como pacientes con VIH o trasplantados) y en embarazadas, especialmente cerca del momento del parto.
El tratamiento debe iniciarse apenas aparecen los primeros síntomas. La medicación no cura la infección, pero permite acortar la duración y la intensidad del brote. Su mayor efectividad se logra cuando se administra dentro de las primeras 36 horas; luego, el beneficio disminuye de manera significativa.
Los antibióticos no son útiles en esta infección.
Se recomienda no mantener relaciones sexuales desde el inicio del brote hasta la completa curación de las lesiones, es decir, hasta que las costras hayan desaparecido por completo.
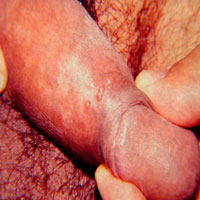
El preservativo no ofrece una protección total frente a las infecciones de transmisión sexual. En muchos casos, se utiliza únicamente al momento de la penetración, mientras que el resto del contacto sexual se realiza sin protección. Esto puede generar una falsa sensación de seguridad.
El contacto directo de la piel con los genitales de la pareja, si esta presenta alguna infección, puede permitir el contagio de distintas ITS, ya que la fricción piel con piel también representa un riesgo.
Si bien no es completamente seguro, el preservativo debe utilizarse en todas aquellas relaciones que resulten sospechosas, en parejas ocasionales o cuando se desconoce el estado de salud de la otra persona. Es, actualmente, el único método disponible que ayuda a reducir el riesgo de contagio.
También es importante tener en cuenta algunas recomendaciones para su uso correcto:
Se sugiere llevar más de un preservativo y evitar guardarlo en el bolsillo, billetera o cartera, ya que la fricción puede dañarlo. No debe exponerse al sol, es fundamental controlar la fecha de vencimiento y verificar que el envoltorio esté intacto. No debe abrirse con los dientes, debe colocarse con el pene en erección y no lubricarse con derivados de la vaselina ni con saliva, ya que pueden romperlo. El preservativo no debe reutilizarse y, una vez finalizada la relación, debe retirarse con el pene aún en erección, anudarse y desecharse de manera segura.
Existe siempre la posibilidad de contagio durante las relaciones sexuales orales, aunque el riesgo puede variar según distintas condiciones.
En el caso de infecciones como la sífilis y la gonorrea, el contagio por sexo oral es frecuente, especialmente cuando existen lesiones en las mucosas. En relación con el VIH, el riesgo depende de varios factores: es mayor cuando la persona infectada se encuentra en una etapa reciente de la infección o en fases avanzadas de la enfermedad, y no recibe tratamiento.
La posibilidad de contagio aumenta cuando hay lastimaduras o heridas, inflamación de la piel o mucosas, brotes de herpes, sangrado menstrual, traumatismos, o cuando coexisten otras infecciones de transmisión sexual como sífilis, gonorrea, herpes o verrugas.
Durante una relación sexual muchas veces no se evalúan estos riesgos, y las consecuencias pueden aparecer después. Ante un contagio, el daño ya está hecho, por eso es importante actuar con responsabilidad y cuidado.
El consumo de alcohol o drogas puede disminuir la percepción del riesgo y favorecer decisiones impulsivas.
Ante cualquier duda o situación de riesgo, es fundamental consultar al médico. No se recomienda automedicarse, ya que esto puede ocultar síntomas sin resolver el problema.
Es importante saber que no todo lo que aparece en la región genital o anal tiene un origen infeccioso, aun cuando los síntomas se presenten luego de una relación sexual. Durante una relación pueden producirse situaciones como roces o traumatismos que se manifiestan inmediatamente o incluso varias horas después.
Además, existen numerosas enfermedades que pueden afectar esta zona, ya sea como primera manifestación o acompañando otra patología. Por este motivo, cada caso debe ser evaluado de manera cuidadosa, ya que estas situaciones pueden generar preocupación y conflictos innecesarios en las parejas.
Enfermedades como la psoriasis, la diabetes, patologías ampollares, autoinmunes, tumores, dermatitis, reacciones alérgicas y simples procesos inflamatorios pueden presentarse en la zona genital y requieren un diagnóstico y tratamiento adecuados.
Es frecuente que, ante la inquietud, los pacientes prueben distintos medicamentos o tratamientos sin indicación médica, lo que muchas veces no solo no resuelve el problema, sino que puede agravarlo.
Ante cualquier lesión o cambio, la consulta médica es siempre el mejor camino.
- Es aconsejable no colocar nada en los genitales o ano (no cremas, no pomadas, no ungüentos).
- No tomar antibióticos de ninguna clase hasta estar seguros del diagnóstico.
- No seguir el consejo de amigos o personas sin conocimiento del tema, aunque el síntoma o la lesión desaparezca, esto no significa curación.
- En caso de ser una infección de transmisión sexual, la/s pareja/s sexual deben ser tratada de la misma forma.
- El laboratorio que procese las muestras debe ser confiable.
- Hay que hacer controles periódicos, más si se tienen relaciones con personas desconocidas, pareja sexual no estable.
- No hay que desesperarse, ni angustiarse siempre hay tiempo para un buen diagnóstico y tratamiento.
- No todo lo que aparece en la zona genital tiene que ser una infección.
- Si las lesiones desaparecen es importante realizar estudios para descartar infecciones, generalmente las infecciones desaparecen clínicamente.
- No tener miedo, todo tiene solución.
- Toda lesión anogenital erosiva o ulcera, debe ser considerada como sífilis mientras no se pueda demostrar lo contario.
- Toda secreción genital será considerada gonorrea hasta que se demuestre lo contrario.
- Todo paciente con una ITS, debe ser considerado como probable portador del virus VIH.
- En cada consulta se aconsejará realizar un estudio para detección del VIH, repetirlo si hay antecedentes de ITS reciente.
- Todos los pacientes deben ser controlados para hepatitis, en caso de no estar infectados tienen que ser vacunados.
- No hay prescribir pomadas, cremas ó ungüentos en la zona genitoanal, tampoco antibióticos que no figuren en las pautas internacionales de tratamiento.
- VDRL cuantitativa de 1 UR es sífilis hasta que se demuestre lo contrario.
- Toda embarazada con VDRL cuantitativa de 1 ó bajos títulos, sin antecedentes previos será tratada como sífilis si no se puede demostrar que es una falsa reactiva.
- El diagnóstico de Sífilis Congénita es una falla en el sistema de salud.
- Es aconsejable no cambiar de laboratorio, sobre todo en las titulaciones de las reacciones.
- Las parejas sexuales deben ser tratadas de igual manera que el paciente índice, aunque no presenten síntomas.
- Toda consulta tiene que tener mensajes preventivos, la búsqueda de contactos, la promoción en el uso del condón.
- Recordar que la no solución inmediata del problema los pacientes recurren a otras fuentes para la solución de las afecciones, es una oportunidad perdida.
- Tranquilizar al paciente resulta fundamental.
- Las verrugas genitoanales en menores, no siempre son por abuso sexual, pero si siempre hay que investigar el probable abuso.